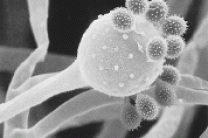
Зигомикоз (фикомикоз) - общее обозначение оппортунистических микозов, вызываемых представителями различных родов класса Zygomycetes. Зигомикоз не очень часто встречающееся заболевание, по сравнению с другими оппортунистическими микозами, такими как кандидоз и аспергиллез. Первый случай зигомикоза описан Paultauf в 1885 г. Его описание достаточно полное для предположения о том, что возбудителем заболевания является Absidia corymbifera. Первое время большинство возбудителей зигомикоза относили к грибам рода Mucor, однако позднее их повторно классифицировали в различные роды и семейства порядка Mucorales.
Этиология / патогенез
Возбудители зигомикоза – низшие грибы в царстве грибов являются представителями самостоятельного отдела - Zygomycota. Этот отдел разделен на два класса: Trichomycetes, которые не являются патогенными для человека, и Zygomycetes, который содержит патогенные виды. Класс Zygomycetes подразделен на три порядка: Mucorales, Mortierellales и Entomophthorales. Порядок Mucorales разделен на пять семейств: Mucoraceae, Cunninghamellaceae, Saksenaeaceae, Thamnidiaceae, Syncephalastraceae. К семейству Mucoraceae относят представителей родов Rhizopus, Mucor, Absidia, Rhizomucor и Apophysomyces - наиболее частых возбудители зигомикозов.
Зигомикоз у людей преимущественно вызывают микромицеты рода Rhizopus, главным образом, Rhizopus oryzae и Rhizopus microsporus. Реже возбудителями заболевания являются Mucor spp. (M. indicus, M. circinelloides и др.). В семействе Cunninghamellaceae только Cunninghamella bertholletiae является патогенным для человека.
Род Saksenaea включает только Saksenaea vasiformis. Cokeromyces (представитель семей ства Thamnidiaceae) также имеет один вид, который может колонизировать кишечник и урогенитальный трактат. Syncephalastrum racemosum и Mortierella wolfii не вызывают заболевания у человека, но являются возбудителями зигомикоза у крупного рогатого скота.
Порядок Entomophthorales включает в себя два семейства Ancylistaceae (с родом Conidiobolus) и Basidiobolaceae (с родом Basidiobolus). Все случаи заболевания человека базидиоболомикозом вызваны видом Basidiobolus ranarum. Род Conidiobolus содержит несколько видов, патогенных для млекопитающих. Основным возбудителем заболеваний у человека считается Conidiobolus coronatus. Большинство членов порядка Entomophthorales являются патогенами насекомых и других беспозвоночных. Случаи базидиоболомикоза и конидиоболомикоза у человека отмечены в тропических регионах, преимущественно в Африке, Азии, Центральной Америке. Зигомицеты, попадая в организм здорового человека, погибают в результате действия мононуклеарных и полиморфоноядерных фагоцитов, а также благодаря воздействию окислительно-восстановительных систем сыворотки крови. При клинических наблюдениях выявлено, что фагоцитам принадлежит основная роль в предотвращении развития инфекции. Эти же исследователи доказали, что пациенты с нейтропенией находятся в группе повышенного риска возникновения зигомикоза. Кроме того, нарушение функциональной способности фагоцитов также является фактором риска развития зигомикоза. Известно, что гипергликемия и ацидоз вызывают нарушение киллерной активности фагоцитов, других механизмов повреждения. Из вестно также, что длительная терапия кортикостероидами нарушает функциональные способности бронхоальвеолярных макрофагов, в результате чего они не могут предотвратить прорастание спор после инфицирования.
Точные механизмы, в результате которых кетоацидоз, гипергликемия и стероиды нарушают функции фагоцитов, остаются неизвестными.
Недавно выявили важную клиническую особенность повышенной восприимчивости к зигомикозу пациентов с увеличенным содержанием свободного железа в сыворотке крови. В течение двух последних десятилетий стало известно, что пациенты, получающие дефероксамин, заметно чаще заболевают зигомикозом. Как оказалось, Rhizopus spp. использует дефероксамин, чтобы обеспечить себя необходимым для жизнедеятельности железом. Было доказано, что Rhizopus spp. может накапливать в 8-40 раз больше железа, чем Aspergillus fumigatus и Candida albicans. Выявили линейную корреляцию между увеличением потребления железа Rhizopus spp. и его ростом.
Диагноз
Зигомикоз характеризуется очень высокой летальностью, поэтому диагностика должна быть незамедлительной, однако этому препятствует неспецифичность клинических и рентгенографических признаков и очень быстрое развитие заболевания. Прежде всего, необходимо исключить зигомикоз у больных с атипично протекающим синуситом, пневмонией или лихорадкой неясного генеза на фоне декомпенсированного сахарногодиабета, выраженной нейтропении и иммуносупрессии. Диагностика основана на выявлении возбудителя в материале из очагов поражения. На данный момент разрабатываются методики ПЦР диагностики зигомикоза.
Чаще зигомицеты определяют при микроскопии исследуемых субстратов, реже - при посеве. Возбудитель очень редко выделяют в посевах крови даже при диссеминированном зигомикозе. Поэтому именно микроскопия материала из очагов поражения с окраской калькофлуором белым или специфическими методами является основным методом ранней диагностики зигомикоза. При этом выявляют характерный широкий (10-50 мкм) несептированный или редкосептированный мицелий, ветвящийся под прямым углом. Однако в связи с низкой диагностической значимостью микроскопии и посева аспирата из носа, мокроты и БАЛ, нередко необходимо повторное исследование. Следует отметить, что хранение материала в холодильнике, гомогенизация его перед посевом и т.д. также могут уменьшать вероятность выделения зигомицетов в культуре.
Помимо микологических методов, важными компонентами успешной диагностики являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), которые помогают не только выявить очаги поражения, но и определить объем хирургического вмешательства - основного лечения инвазивного зигомикоза.
Методы диагностики
- КТ или рентгенография легких;
- МРТ или КТ, рентгенография придаточных пазух носа, при неврологической симптоматике - МРТ или КТ головного мозга;
- получение материала из очагов поражения;
- микроскопия и посев материала из очагов поражения, отделяемого из придаточных пазух, мокроты, БАЛ, биопсийного материала;
- гистологическое исследование биопсийного материала.
Критерии диагностики:
клинические или рентгенологические (КТ, МРТ и пр.) признаки локальной инфекции в сочетании с выявлением зигомицетов при микроскопии, гистологическом исследовании и/или посеве материала из очага поражения.
Симптомы
Выделяют 5 основных клинических вариантов заболевания. Как правило, они связанны с локализацией первичного очага и входными воротами инфекции. Различают зигомикоз риноцеребральный (≈ 50% всех случаев), легочный (≈ 20%), кожный (≈ 10%), гастроинтестинальный (≈ 10%) и диссеминированный, а также другие, более редкие, формы заболевания. Как правило, разные варианты развиваются у пациентов в связи с определенными факторами риска. Например, у пациентов с диабетическим кетоацидозом типично развитие риноцеребрального варианта заболевания и гораздо реже легочного или диссеминированного. Почему при кетоацидозе чаще развивается именно риноцеребральная форма зигомикоза остается неясным. Возможно, у пациентов с кетоацидозом или ацидозом другого происхождения имеет значение увеличение количества свободного железа в сыворотке крови в результате нарушения связывания его транспортными белками.
Среди пациентов, получавших дефероксамин, преобладает диссеминированный вариант течения, а значит, увеличение свободного железа в сыворотке крови не может объяснить более частое возникновение риноцеребрального варианта при кетоацидозе. Нарушения хемотаксиса и фагоцитоза в условиях гипергликемии и ацидоза тоже не может объяснить данный феномен.
У пациентов с нейтропенией чаще развивается легочный, а не риноцеребральный вариант зигомикоза.
Гораздо более очевидна связь факторов риска для кожно/подкожного варианта зигомикоза, так как развитие заболевания связано с повреждением кожного барьера под воздействием любого травмирующего фактора и последующим внедрением возбудителя из почвы, через мацерации, через непосредственный доступ (внутривенный катетер) или места инъекций.
Риноцеребральный зигомикоз остается наиболее частой формой болезни, поскольку составляет от 30 до 50% всех случаев этой инфекции. Приблизительно 70% эпизодов данного варианта зигомикоза диагностируют у больных с диабетическим кетоацидозом, более редко - у пациентов, перенесших трансплантацию костного мозга или с длительной нейтропенией. Клиника неспецифична и схожа на ранних стадиях заболевания с симптоматикой бактериального синусита или воспаления параорбитальной клетчатки. Больных беспокоят боли в глазном яблоке или лицевой части черепа, нарушение чувствительности кожи, гиперемия конъюнктивы, снижение остроты зрения и отек мягких тканей. Лихорадка отсутствует у 50% пациентов, лейкоцитоз отмечают в тех случаях, когда у больных сохранена функция костного мозга. Если инфекцию не диагностируют, процесс обычно распространяется от решетчатого лабиринта к орбите, что приводит к нарушению функции параорбитальных мышц и птозу.
При распространении инфекции формируется некроз твердого неба, прогрессируют нарушения зрения, в конечном счете, завершающиеся слепотой и/или инфарктом сетчатки, тромбозом пещеристого синуса в результате вовлечения в процесс n. oculus или поражения артериол.
Вовлечение в процесс V и VII черепно-мозговых нервов может приводить к потере сенсорной чувствительности лица, птозу. Инфекция может также распространяться через заднюю стенку орбиты или основной пазухи в ЦНС. Первым признаком проникновения инфекции через твердую мозговую оболочку в головной мозг может быть носовое кровотечение. При вовлечении в процесс ЦНС, как результат ангиоинвазивного характера инфекции, возникает тромбоз кавернозного синуса, облитерация и тромбоз внутренней сонной артерии, завершающиеся инфарктом головного мозга. Подобное поражение может вести к гематогенному распространению инфекции с формированием (или без) микотической аневризмы.
Поражение легких наиболее часто выявляют у пациентов с лейкозом, получающих химиотерапию, или у реципиентов ТСКК. У пациентов с диабетическим кетоацидозом также может развиваться легочный зигомикоз, хотя эта форма инфекции у них встречается реже и протекает зачастую подостро.
Легочный вариант развивается в результате ингаляции спор зигомицетов или распространения инфекции гематогенным и/или лимфогенным путем. Клиническая картина также неспецифична. Больные жалуются на одышку, кашель, боли в грудной клетке, лихорадку. Ангиоинвазивный процесс, как правило, завершается некрозом паренхимы легкого, который, в свою очередь, может привести к массивному кровотечению и летальному исходу, при вовлечении в процесс крупного кровеносного сосуда.
Если легочный зигомикоз не диагностируют своевременно, процесс гематогенно распространяется к другим органам. Летальность при данном варианте зигомикоза от 50-70% до 95%, если легочный зигомикоз оказывается частью диссеминированного процесса.
Как уже было упомянуто, риск развития кожного зигомикоза повышен у пациентов с повреждением кожных покровов. Обычно возбудитель проникает в организм во время травмы, когда происходит попадание в рану почвы, фрагментов растений (шипы) и т.д. У больных, страдающих диабетом, и других иммунокомпрометированных пациентов, поражение кожи может развиваться в местах инъекций или фиксирования катетеров. Возможно проникновение микромицетов через дренажи, загрязненный хирургический инструментарий или через участки фиксирования эндотрахеальной трубки у пациентов, находящихся на искусственной вентиляции легких (ИВЛ).
Кожный зигомикоз протекает локально, но очень агрессивно. Процесс может распространяться в подкожную клетчатку, жировую ткань, мышцы, фасции и, даже, кости. Вторичная сосудистая инвазия может приводить к гемато генному распространению процесса и поражению внутренних органов. Кожный и подкожный зигомикоз приводят к быстрой некротизации тканей и летальному исходу пациентов приблизительно в 50% случаев. В случае своевременно выполненного хирургического вмешательства (удаление пораженных участков) и адекватной антифунгальной терапии локализованный кожный зигомикоз может протекать благоприятно.
Зигомикоз органов ЖКТ – сравнительно редкое заболевание. Оно развивается, главным образом, у новорожденных и детей 1-го года жизни при попадании зигомицетов в организм с пищей. Чаще гастроинтестинальный зигомикоз развивается в раннем неонатальном периоде как проявление диссеминированного процесса.
Некротический энтероколит, вызванный зигомицетами, был впервые описан, у новорожденных в раннем неонатальном периоде. Случаи заболевания взрослых пациентов с нейтропенией единичны. Гатроинтестинальный вариант зигомикоза был описан также у пациентов с другими иммунодефицитами, такими как СПИД и системная красная волчанка, а также у реципиентов ТСКК. Наиболее часто поражаются желудок, толстая и тонкая кишки. Случаи поражения печени были связаны с приемом загрязненных спорами лекарственных трав. Поскольку процесс возникает остро и развивается «стремительно», диагноз устанавливают, как правило, посмертно. Симптоматика в данном случае разнообразна и неспецифична. Наиболее часто больных беспокоят боли в брюшной полости, вздутие живота, тошнота, рвота, лихорадка и наличие неизмененной крови в стуле. Возможно развитие внутрибрюшинного абсцесса. Диагноз может быть установлен при помощи биопсии во время оперативного вмешательства или эндоскопии.
Были описаны случаи ятрогенного гастроинтестинального зигомикоза, возникшие в результате введения пациентам через назогастральный зонд питательных смесей, в процессе приготовления которых использовали загрязненные зигомицетами деревянные аппликаторы. У этих пациентов заболевание дебютировало желудочно-кишечным кровотечением. Диагноз был установлен на основании получения культуры из аспиратов желудочного содержимого.
Диссеминированный процесс возникает в результате гематогенного распространения возбудителя, которое возможно из любого очага первичного инфицирования. Легочный вариант зигомикоза у пациентов с нейтропенией протекает с высокой частотой диссеминации. Реже процесс может распространяться гематогенным и/или лимфогенным путем у пациентов с первичным поражением придаточных пазух носа, ЖКТ или кожи (чаще - у ожоговых больных).
Очаги при диссеминированном зигомикозе чаще локализуются в головном мозге и легочной ткани, значительно реже – в селезенке, сердце, коже и других органах. Поражение головного мозга, в результате гематогенного и/или лимфогенного распространения инфекции, отличается от церебрального зигомикоза, возникшего в результате риноцеребрального процесса. У пациентов с диссеминированной формой, при проникновении зигомицетов в ЦНС, начинает нарастать центральная неврологическая симптоматика и/или развивается кома центрального генеза. Летальность в таких случаях достигает 100%. Даже без поражения ЦНС, при диссеминированном зигомикозе летальность составляет 90%. При зигомикозе у реципиентов ТКСК общая летальность в течение 1-го года составляет 95%.
Имеют место и другие, более редкие, клинические формы зигомикоза. Возбудители зигомикоза могут вызывать инфекционный процесс фактически в любом органе. Например, возможно изолированное поражение головного мозга, эндокарда, почек; эти варианты зигомикоза встречаются, главным образом, у наркоманов. Некоторые авторы описывали случаи поражения зигомицетами костей, органов средостения, трахеи, почек, брюшины (при перитонеальном диализе). В этот же раздел включают обусловленные зигомицетами синдром верхней полой вены и отит наружного уха.
Зигомикоз обычно не характерен для больных СПИД, но периодически сообщают о возникновении этой инфекции у данной группы пациентов.
Лечение
В тактике лечения зигомикоза необходимо учитывать четыре фактора: быстроту постановки диагноза, лечение основного заболевания (если возможно - полное исключение факторов риска), хирургическое удаление пораженных тканей и соответствующую противогрибковую терапию. Естественно, результаты терапии существенно зависят от успешного лечения основного заболевания. Так, у пациентов с сахарным диабетом должен быть нормализован уровень сахара и pH сыворотки крови. По возможности, после постановки диагноза «зигомикоз», необходимо прекратить терапию или уменьшить назначаемые дозы дефероксамина, иммуносупрессоров, кортикостероидов. Кроме того, необходимо помнить, что данные обследования на начальных этапах развития заболевания зачастую отрицательны или имеют незначительные изменения.
Мы уже знаем, что рентгенологическая картина отстает от клинических проявлений у данной категории больных, но отрицательные результаты не нацеливают на прекращение диагностического поиска, особенно, если есть характерная симптоматика. Появление характерных изменений в тканях также может запаздывать. Слизистая оболочка в начальной стадии грибкового поражения может выглядеть здоровой и жизнеспособной при эндоскопическом обследовании. Поэтому, если подозрение в отношении зигомикоза достаточно серьезное, то для уточнения диагноза необходимо делать слепые биопсии слизистой оболочки пазух и/или утолщенных параорбитальных мышц.
Часто недооценивают скорость распространения инфекции, поскольку пациенты могут сохранять нормальный интеллект и неадекватно относиться к своему состоянию. Кроме того, нужно помнить, что противогрибковая терапия не является единственным решением проблемы, более правильно - сочетать различные методы лечения.
Зигомикоз - быстро прогрессирующая инфекция, и одной противогрибковой терапии зачастую недостаточно, чтобы контролировать инфекцию.
Возбудители зигомикоза могут быть устойчивыми к амфотерицину B (АмВ) и, даже если возбудитель чувствителен к используемому противогрибковому препарату in vitro, но может быть он не эффективен in vivo.
Кроме того, ангиоинвазия, тромбоз, некроз тканей могут быть как на местах проникновения зигомицетов в макроорганизм, так и на участках, удаленных от входных ворот инфек ции. В данных случаях необходимо, как можно раньше, взять биоптаты со всех подозрительных мест с последующими микроскопией и культуральным исследованием.
Хирургическое вмешательство необходимо при наличии массивного некроза ткани, встречающегося при зигомикозе, который не может быть предотвращен только антимикотиками. При риноцеребральном зигомикозе ранняя хирургическая обработка инфицированной пазухи и соответствующих параорбитальных областей, возможно, позволит предотвратить распространение инфекции. Для подтверждения эффективности проведенной ранее манипуляции может быть необходимым повторное исследование пазух и орбиты.
У пациентов с легочным зигомикозом сочетание хирургического лечения с антимикотическими препаратами также улучшает показатели выживаемости по сравнению с использованием только противогрибкового лечения [60-63]. Авторы одного из исследований установили в своей работе снижение летальности до 11% при сочетании методов, по сравнению с 68%, в случаях, когда пациенты получали только антимикотики.
К сожалению, для клиницистов выбор антимикотиков, используемых для лечения данной патологии, ограничен. Это связано с чрезвычайно высокой летальностью при зигомикозе, с низким процентом излеченности данного заболевания при заведомой монотерапии и с другими причинами.
До сих пор не сделан достоверный анализ эффективности различных стратегий лечения. Это побудило исследователей к проведению испытаний на животных, в которых удалось создать хорошо управляемые модели для применения различных классов антимикотиков.
До недавнего времени в схемы противогрибковой терапии зигомикоза включали только полиены, которые, к сожалению, высоко токсичны: амфотерицин В (АмВ) и его липидный комплекс, оказавшиеся достаточно эффективными в рекомендуемых дозах - от 1 до 1,5 мг/кг/сут.
Прогноз
Ранее, диагноз «зигомикоз» всегда означал летальный исход для пациента. Хотя летальность при данной патологии остается высокой, на данном этапе возможно полное выздоровление при ранней диагностике заболевания и назначении соответствующей антимикотической терапии в совокупности с хирургическим вмешательством. Общая выживаемость при различных формах зигомикоза составляет приблизительно 50%, хотя эта цифра может вырастать до 85% в зависимости от клинического варианта, быстроты диагностики и адекватности терапии. Известно, что риноцеребральный зигомикоз имеет более высокие показатели выживаемости, чем легочный и диссеминированный, потому что его, как правило, диагностируют раньше. При легочном зигомикозе летальность составляет 65%, так как данный вариант труднее диагностировать, и разви вается он чаще у пациентов с серьезной нейтропенией. В одном крупном исследовании показано, что только 44% случаев зигомикоза легких диагностировали при жизни пациентов, процент выживаемости среди них составлял около 20%. В другом исследовании, где 93% случаев заболевания были диагностированы при жизни больных, выживаемость составила 73%. Летальность среди пациентов с диссеминированным зигомикозом приближается к 100%.
Авелокс в таблетках - бактерицидный антибактериальный препарат широкого спектра действия.
Иммунофлазид - лекарственный препарат от компании Экофарм применяют для этиотропного лечения и профилактики ОРВИ и гриппа.
Флавозид - лекарственный препарат от компании Экофарм применяют для лечения ветряной оспы, вирусных гепатитов B и С, гриппа А и В, а также заболеваний, вызванных вирусами герпеса 4-го и 5-го типа.